在开始按摩前,请务必记住几个重要原则:
(图片来源网络,侵删)
- 明确病因:宝宝发烧原因很多(感冒、积食、感染等),按摩是辅助手段,如果宝宝高烧不退(如3个月以下婴儿体温超过38℃,或任何年龄宝宝体温超过40℃)、精神萎靡、出现惊厥等,请立即就医。
- 手法轻柔:宝宝皮肤娇嫩,按摩时务必使用指腹或掌心,动作要轻快、柔和,时间不宜过长,每个穴位按摩1-3分钟即可。
- 注意保暖:按摩时和按摩后,要注意给宝宝保暖,避免吹风受凉,因为按摩后会促进血液循环和发汗。
- 补充水分:发烧会消耗大量水分,按摩前后都要及时给宝宝喂温水。
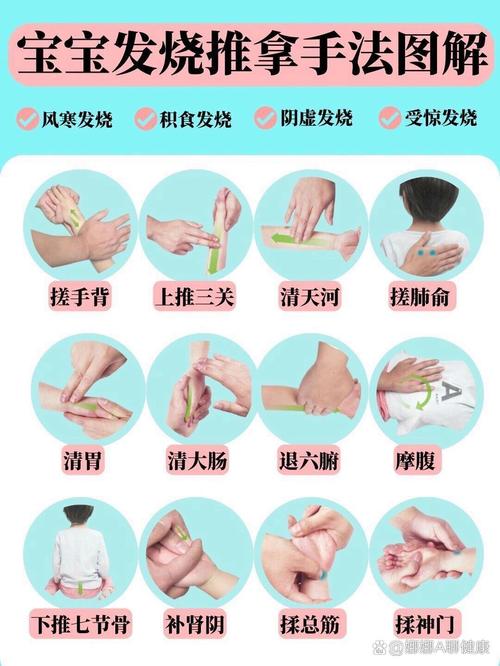
推荐按摩的穴位及方法
以下穴位组合可以帮助宝宝发汗解表、清热泻火,适用于普通感冒或风热引起的发烧。
核心发汗穴位(解表退烧)
天门穴 (又名攒竹穴)
- 位置:两眉头连线的中点,也就是两眉正中的凹陷处。
- 按摩方法:用两拇指指腹交替自下向上直推,称为“开天门”,从眉心推到发际线,速度要快,有微微发热的感觉。
- 功效:疏风解表、开窍醒脑、安神,是所有按摩手法的第一步。
坎宫穴
- 位置:自眉头沿眉弓向眉梢成一横线。
- 按摩方法:用两拇指指腹从眉头向眉梢方向分推,称为“分推坎宫”。
- 功效:疏风解表、醒脑明目,可以缓解因发烧引起的头痛、烦躁。
太阳穴
(图片来源网络,侵删)
- 位置:眉梢与外眼角之间,向后约一横指的凹陷处。
- 按摩方法:用拇指指腹或中指指端按揉此穴,力度要轻柔。
- 功效:疏风解表、清热明目、止头痛,能有效缓解头部胀痛感。
耳后高骨
- 位置:耳廓后方,乳突骨下方的凹陷处。
- 按摩方法:用拇指或中指指端按揉此穴。
- 功效:疏风解表,对于感冒初期的发烧效果很好。
清热泻火穴位(针对高烧、实热)
大椎穴
- 位置:第7颈椎棘突下(低头时脖子后面最突出最高的骨头下方凹陷处)。
- 按摩方法:用拇指指端按揉,如果宝宝配合,可以用手指或小刮痧板轻轻从上往下刮至皮肤微微发红,效果更佳(称为“刮大椎”)。
- 功效:清热解表、通经活络,是退热的要穴,尤其适合高烧。
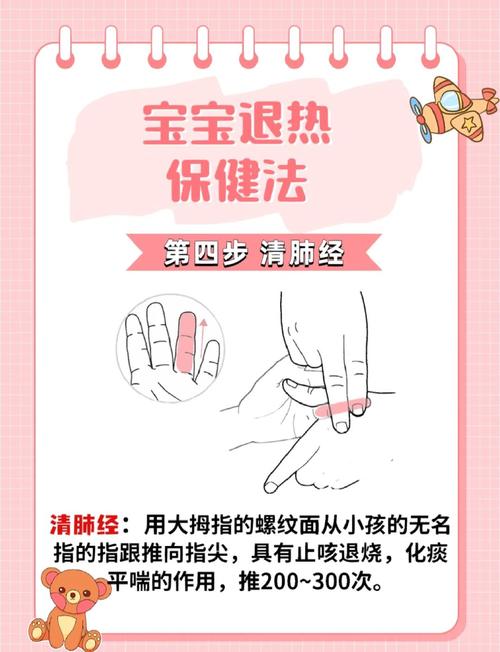
肺经
- 位置:无名指末节的罗纹面。
- 按摩方法:
- 清肺经:用拇指指腹从宝宝无名指的指根向指尖方向直推100-300次,这是最常用的手法,用于清热解表。
- 补肺经:用拇指指腹从宝宝无名指的指尖向指根方向直推100-300次,用于气虚、自汗等,发烧时一般用“清”法,不用“补”法。
- 功效:宣肺清热、疏风解表、化痰止咳。
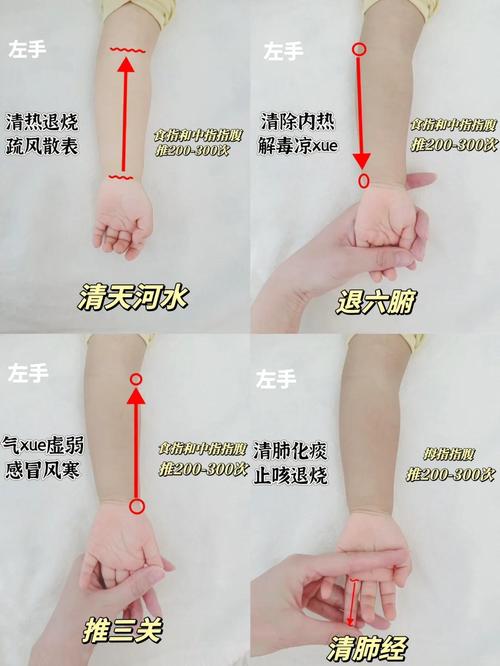
天河水
(图片来源网络,侵删)
- 位置:前臂内侧正中,腕横纹中点(总筋)到肘横纹中点(曲泽)成一条直线。
- 按摩方法:用食指、中指指腹,从腕横纹中点推至肘横纹中点,称为“清天河水”,速度要快,力度要轻。
- 功效:清热解表、泻心火、除烦躁,这是小儿按摩中最常用的清热手法,性质平和,不伤正气,尤其适合风热发烧、口干、烦躁的宝宝。
消食化积穴位(针对积食引起的发烧)
如果宝宝发烧前有食欲不振、腹胀、口臭、大便酸臭等症状,可能是积食化热。
脾经
- 位置:拇指桡侧缘(拇指外侧)自指尖至指根成一直线。
- 按摩方法:用拇指指腹从宝宝拇指的指尖向指根方向直推100-300次,称为“补脾经”。注意:发烧时若因积食引起,可适当补脾经,帮助运化。
- 功效:健脾和胃、消食化积。
大肠经
- 位置:食指桡侧缘(食指外侧)自指尖至指根成一直线。
- 按摩方法:用拇指指腹从宝宝食指的指尖向指根方向直推100-300次,称为“补大肠经”。
- 功效:涩肠固脱、温中止泻,对于积食引起的便秘或腹泻都有调节作用。
腹部
- 位置:整个腹部。
- 按摩方法:用掌心或四指指腹,以肚脐为中心,顺时针方向轻轻按摩腹部。
- 功效:健脾和胃、消食导滞,可以帮助宝宝排出宿便,缓解积食。
简单有效的按摩步骤(组合)
- 基础开穴:开天门(50次)→ 分推坎宫(50次)→ 揉太阳(30次)→ 揉耳后高骨(30次)。
- 这个组合可以初步疏风解表,让宝宝身体放松下来。
- 清热退烧:清天河水(100-200次)→ 清肺经(100-200次)→ 揉大椎(30-50次)。
- 这个组合是清热的主力,适合大部分发烧情况。
- 辨证加减:
- 如果伴有积食:在以上步骤后,加补脾经(100次)、补大肠经(100次)、顺时针摩腹(3-5分钟)。
- 如果高烧不退:可以重点加强清天河水和揉大椎的次数。
温馨提示
- 最佳时机:可以在宝宝洗澡后、睡觉前进行,此时身体放松,效果较好。
- 介质:可以在手上涂抹少量婴儿润肤油或温水,避免摩擦损伤皮肤。
- 观察反应:按摩过程中和之后,要观察宝宝的反应,如果宝宝哭闹、抗拒,应立即停止。
- 结合物理降温:按摩的同时,可以配合温水擦拭宝宝额头、脖子、腋下、大腿根等大血管经过的部位,帮助散热。
希望这些信息能帮助到您,祝宝宝早日康复!


