核心基础穴位(适用于大多数失眠类型)
这些穴位是调理失眠的“黄金组合”,无论哪种类型,都可以作为基础进行艾灸。
(图片来源网络,侵删)
-
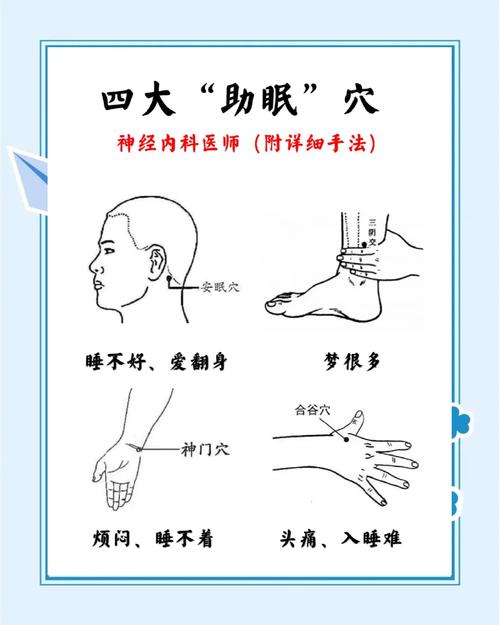
神门穴
- 定位: 在腕部,腕横纹尺侧端,尺侧腕屈肌腱的桡侧凹陷处。
- 功效: 这是安神的要穴,心藏神,神门穴是心经的原穴,能够直接调理心气,宁心安神,对心悸、健忘、失眠有特效。
- 操作: 温和灸,每次10-15分钟。
-
三阴交穴
- 定位: 在小腿内侧,内踝尖上3寸(约4横指),胫骨内侧缘后方。
- 功效: 这是肝、脾、肾三条阴经的交会穴,脾主思,思虑过度会耗伤心血;肝主疏泄,肝气不舒会影响睡眠;肾藏精,肾精不足则心肾不交,艾灸此穴可以同时调理肝、脾、肾,交通心肾,是调理虚证失眠的关键穴位。
- 操作: 温和灸,每次10-15分钟。
-
安眠穴
- 定位: 在耳后,翳风穴(耳垂后下缘凹陷处)与风池穴(胸锁乳突肌与斜方肌之间凹陷处)连线的中点。
- 功效: 这是一个经外奇穴,顾名思义,就是专门用来帮助睡眠的,它对缓解头痛、头晕、心悸、失眠等症状有直接作用。
- 操作: 温和灸,每次10-15分钟。
辨证分型与配穴(针对顽固失眠的关键)
顽固失眠往往有明确的中医病因,请对照以下类型,选择相应的配穴。
(图片来源网络,侵删)
心脾两虚型失眠(多思虑、易疲劳)
- 症状表现:
- 难以入睡,或睡后易醒,醒后再难入睡。
- 心悸、健忘、头晕、神疲乏力。
- 食欲不振,面色萎黄,舌质淡,苔薄白。
- 病因: 常因思虑过度、劳心伤神、饮食不节导致心血不足,脾气虚弱。
- 配穴:
- 心俞穴: 在背部,第5胸椎棘突下,旁开1.5寸,是心的背俞穴,能补益心气,养心安神。
- 脾俞穴: 在背部,第11胸椎棘突下,旁开1.5寸,是脾的背俞穴,能健脾益气,生血养心。
- 足三里穴: 在小腿前外侧,犊鼻穴下3寸(约4横指),胫骨前嵴外一横指处,是“长寿穴”,能健脾胃,补气血,是增强体质的要穴。
心肾不交型失眠(多梦、心烦、口干)
- 症状表现:
- 心烦不寐,心悸多梦。
- 头晕耳鸣,腰膝酸软。
- 五心烦热(手心、脚心、胸口发热),口干津少,舌红少苔。
- 病因: 肾水亏虚,不能上济心火,导致心火亢盛,扰乱心神。
- 配穴:
- 肾俞穴: 在背部,第2腰椎棘突下,旁开1.5寸,是肾的背俞穴,能滋补肾阴,引火归元。
- 太溪穴: 在足内侧,内踝后方与脚跟骨筋腱之间的凹陷处,是肾经的原穴,能滋阴降火,交通心肾。
- 涌泉穴: 在足底部,蜷足时足前部凹陷处,是肾经的井穴,肾经的源头,睡前艾灸此穴,可以引火下行,使心火下降,肾水上升,有助于安眠。
肝郁化火型失眠(急躁、易怒、口苦)
- 症状表现:
- 烦躁易怒,难以入睡,即使入睡也多梦易惊。
- 头胀、头晕,目赤口苦。
- 胸胁胀闷,不思饮食,舌红苔黄。
- 病因: 多因工作压力大、情绪不畅导致肝气郁结,日久化火,上扰心神。
- 配穴:
- 太冲穴: 在足背,第1、2跖骨结合部前方凹陷处,是肝经的原穴和输穴,是疏肝解郁、清肝泻火的“第一要穴”。
- 行间穴: 在足背,第1、2趾间,趾蹼缘后方赤白肉际处,是肝经的荥穴,善泻肝火,配合太冲使用,清火效果更强。
- 风池穴: 在项部,枕骨之下,胸锁乳突肌与斜方肌上端之间的凹陷处,能疏风清热,清头目,缓解因肝火旺引起的头痛、头晕。
艾灸操作指南
- 工具: 建议使用随身灸或艾灸盒,可以固定在穴位上,操作更方便、安全,也可以使用艾条进行悬灸。
- 体位: 选择舒适、能暴露穴位的体位,背部穴位可请家人帮助。
- 方法:
- 温和灸: 将点燃的艾条对准穴位,距离皮肤约3-5厘米,以感觉温热舒适、不烫为度,每个穴位灸10-15分钟,至皮肤微微发红即可。
- 回旋灸: 将艾条在穴位上方做顺时针或逆时针的缓慢旋转,扩大温热范围。
- 顺序: 一般先灸上身,后灸下身;先灸头部,后灸四肢,背部俞穴可以和腹部或四肢穴位交替进行。
- 频率: 每日或隔日一次,10次为一个疗程,休息2-3天后,再进行下一个疗程,顽固失眠需要坚持一段时间才能看到效果。
- 注意:
- 饭后一小时内不宜艾灸,以免影响消化。
- 极度疲劳、过饥、过饱、大汗淋漓、醉酒状态下不宜艾灸。
- 艾灸后注意保暖,避免吹风,2小时内不宜洗澡(尤其避免冷水澡)。
- 孕妇禁灸,皮肤有破损或过敏者慎灸。
重要提醒
- 辨证是关键: 如果您无法准确判断自己的失眠类型,建议咨询专业的中医师进行诊断,他们会根据您的舌象、脉象和症状,给出最精准的艾灸方案。
- 综合调理: 艾灸是很好的调理手段,但最好能配合改善生活习惯。
- 规律作息: 固定时间睡觉和起床,即使周末也一样。
- 睡前放松: 睡前一小时避免看手机、电脑等电子产品,可以泡脚、听轻音乐、阅读或冥想。
- 饮食清淡: 晚餐避免过饱,少吃辛辣、油腻、咖啡、浓茶等刺激性食物。
- 适度运动: 白天进行适度的有氧运动,如快走、慢跑、瑜伽等,但睡前3小时内避免剧烈运动。
- 及时就医: 如果失眠非常严重,已经影响到正常生活和工作,建议及时就医,排除其他器质性病变,艾灸可以作为重要的辅助疗法,但不能替代必要的医学治疗。
希望这些信息能帮助到您!祝您早日摆脱失眠困扰,重获优质睡眠!
(图片来源网络,侵删)


